Angst vor Malaria
Malaria ist eine Infektionskrankheit, die hauptsächlich in tropischen und subtropischen Gebieten auftritt. Verantwortlich dafür sind einzellige Parasiten, Plasmodien genannt. Sie vermehren sich zunächst in der Leber, dringen anschließend in rote Blutkörperchen ein und zerstören diese. Dadurch gelangen mehr Plasmodien in den Blutkreislauf und der Körper reagiert mit Fieber, um die Infektion abzuwehren.
In diesem Artikel widmen wir uns dem Thema Malaria und die damit verbundene Angst vieler Menschen. Durch detaillierte und verständliche Informationen möchten wir Ihnen helfen, diese Angst zu reduzieren.
- Autorin: Nadine Maier
- Aktualisiert: 30. November 2023
Startseite » Krankheiten » Angst vor Malaria
Auslöser: Parasiten der Gattung Plasmodium, die durch den Stich infizierter Anophelesmücken übertragen werden.
Symptome: Fieber, Kopfschmerzen, Übelkeit und Schüttelfrost.
Vorbeugung: Mückenschutz und Medikamente zur Malariaprophylaxe.

Malaria Formen
Malaria kann in verschiedene Typen eingeteilt werden, die auf verschiedenen Erregern basieren. Zu den häufigsten gehören Malaria tropica, Malaria tertiana und Malaria quartana.
Die Malaria tropica gilt als die gefährlichste Form, bei der infizierte rote Blutkörperchen an den Blutgefäßwänden haften. Sie verursachen Verstopfungen und Durchblutungsstörungen, die zu einer Unterversorgung der Organe mit Nährstoffen führen können. In einigen Fällen kann dies zu Koma oder sogar zum Tod führen.
- Malaria tertiana und quartana hingegen sind selten tödlich.
Malaria ist in verschiedenen afrikanischen und asiatischen Ländern endemisch. Das bedeutet, dass die Krankheit in Schüben auftritt und jederzeit ausbrechen kann, wodurch sie eine ständige Gefahr für die Bevölkerung darstellt. Malaria gehört neben Ebola und anderen schweren Infektionskrankheiten zu den verbleibenden Seuchen der heutigen Zeit.
Die Anzahl der Todesfälle durch Malaria variiert jedes Jahr. Laut dem Weltmalariabericht 2020 der Weltgesundheitsorganisation (WHO) World malaria report 2020 (who.int) gab es im Jahr 2019 schätzungsweise 409.000 Todesfälle aufgrund von Malaria weltweit. Die Zahlen könnten sich in den Folgejahren verändert haben.
Maßnahmen zur Prävention und Bekämpfung der Krankheit sowie verbesserte medizinische Versorgung haben dazu beigetragen, die Zahl der Todesfälle im Laufe der Zeit zu reduzieren.
Über Jahrhunderte hinweg glaubte man, dass die Ursache für Malaria in der Luft oder im Boden zu finden sei. Der französische Militärarzt Alphonse Laveran durchbrach diese Annahme, indem er am 6. November 1880 das Blut seiner Patienten unter dem Mikroskop untersuchte und den Malariaparasiten entdeckte. Dies stellte einen bedeutenden Wendepunkt in der Geschichte der Medizin dar.
Malaria bei Hunden
Malaria ist nicht nur eine Krankheit, die beim Menschen auftritt, sondern kann auch Hunde befallen. Die Erreger, die bei Hunden Malaria auslösen, gehören zu den Gattungen Plasmodium und Babesia.
Die Symptome von Malaria bei Hunden ähneln denen beim Menschen und können Fieber, Appetitlosigkeit, Schwäche, Anämie, Gelbsucht und Blutungen umfassen. Wie beim Menschen, ist auch beim Hund eine frühzeitige Diagnose und Behandlung empfehlenswert, um schwerwiegende Folgen zu vermeiden.
Zur Diagnose von Malaria bei Hunden werden meistens ebenfalls wie beim Mensch Bluttests durchgeführt. Die Behandlung erfolgt in der Regel mit antiparasitären Medikamenten.
Da Malaria bei Hunden selten vorkommt, ist eine Vorbeugung durch Mückenschutz und eine schnelle Behandlung im Falle einer Infektion besonders wichtig.
Ja, Malaria kann bei Hunden auch tödlich enden. Die Symptome der Malaria bei Hunden sind ähnlich wie bei Menschen. Wenn die Krankheit nicht rechtzeitig erkannt und behandelt wird, kann sie Schäden an inneren Organen wie der Leber und der Milz verursachen. In schweren Fällen kann dies zum Tod des Hundes führen.
Sumpffieber
Malaria wird auch als Sumpffieber bezeichnet, weil es früher häufig in sumpfigen Gebieten auftrat. Die Anophelesmücke, die den Malaria-Erreger überträgt, bevorzugt feuchte Gebiete und brütet in stehendem Wasser. In solchen sumpfigen Regionen konnte sich die Malaria besonders gut ausbreiten.
Der Begriff „Malaria“ leitet sich aus dem Italienischen und Lateinischen ab und bedeutet übersetzt „schlechte Luft“, die angeblich aus Sümpfen aufsteigt und die Krankheit verursacht.
Symptome und Verlauf bei Malaria
Im Allgemeinen äußern sich Malaria-Symptome zunächst als Fieber, Kopf- und Gliederschmerzen sowie ein allgemeines Unwohlsein. Durchfall, Übelkeit, Erbrechen und Schwindel können ebenfalls auftreten. Einige Betroffene verwechseln die Beschwerden irrtümlicherweise mit einer gewöhnlichen Erkältung oder Grippe.

Symptome bei Malaria tropica
Die Malaria tropica stellt die gefährlichste Malaria-Form dar. Ihre Symptome sind intensiver und schwächen den Körper stärker als bei anderen Formen. Der Grund liegt darin, dass der Erreger (Plasmodium falciparum) sowohl junge als auch ältere rote Blutkörperchen befällt und dadurch besonders viele Erythrozyten zerstört.
Malaria tropica-Symptome umfassen häufig Kopf- und Gliederschmerzen, Abgeschlagenheit und unregelmäßige Fieberschübe oder sogar anhaltendes Fieber. Erbrechen und Durchfall mit Fieber können ebenfalls vorkommen. Einige Betroffene leiden zusätzlich unter Atemwegsbeschwerden wie trockenem Husten. Zudem führt der massive Abbau von roten Blutkörperchen zu einer Blutarmut (Anämie).
Verlauf & Komplikationen:
Im Verlauf der Krankheit kann sich die Milz vergrößern, da diese bei Malaria stark beansprucht wird. Sie muss die vielen zerstörten roten Blutkörperchen abbauen, die der Malaria-Erreger verursacht.
Erreicht die Milz eine kritische Größe, kann die umgebende Milzkapsel reißen (Milzriss, Milzruptur). Dies führt zu starken Blutungen („Tropisches Splenomegalie-Syndrom“). Auch eine Vergrößerung der Leber kann als Folge auftreten. Diese kann mit Gelbsucht einhergehen.
Bei etwa einem Prozent der Patienten gelangen die Erreger in das zentrale Nervensystem. Dies kann Lähmungen, Krampfanfälle und Bewusstseinsstörungen bis zum Koma verursachen. Schlimmstenfalls kann dies zum Tod führen.
Die Malaria-Erreger können mitunter die Lunge befallen. Häufige Komplikationen sind Lungenödeme (Wasseransammlungen in der Lunge).
Auch das Herz kann betroffen sein (kardiale Malaria), was möglicherweise Herzmuskelschäden verursacht.
- beeinträchtigte Nierenfunktion (akutes Nierenversagen)
- Kreislaufkollaps
- Blutarmut durch erhöhten Abbau von roten Blutkörperchen (hämolytische Anämie)
- Disseminierte intravasale Koagulopathie (DIC): Dabei wird die Blutgerinnung innerhalb intakter Blutgefäße aktiviert, was zu einem massiven Verbrauch von Blutplättchen und erhöhter Blutungsneigung führt.
- Insbesondere bei Schwangeren und Kindern besteht die Gefahr, dass Malaria tropica mit Unterzuckerung (Hypoglykämie) einhergeht. Mögliche Anzeichen sind Schwäche, Schwindel, Heißhunger und Krampfanfälle.
Symptome bei Malaria tertiana
Bei dieser Form der Krankheit sind die Malaria-Symptome in der Regel deutlich milder. Die Erkrankung beginnt mit plötzlichem Fieber und unspezifischen Beschwerden wie Kopfschmerzen. Im weiteren Verlauf treten rhythmische Fieberschübe auf, die normalerweise alle zwei Tage auftreten.
- Tag 1 mit Fieber,
- Tag 2 ohne Fieber,
- Tag 3 wieder mit Fieber.
Die Fieberschübe verlaufen typischerweise wie folgt: Am späten Nachmittag bekommen die Patienten zunächst Schüttelfrost und dann rasch hohes Fieber von etwa 40 Grad Celsius. Nach ca. drei bis vier Stunden sinkt die Temperatur rasch wieder auf Normalwerte, begleitet von starkem Schwitzen.
- Komplikationen und Todesfälle sind bei Malaria tertiana selten, aber Rückfälle können noch Jahre später auftreten.
Symptome bei Malaria quartana:
Diese seltene Malaria-Variante zeichnet sich durch Fieberschübe aus, die ebenfalls im Rhythmus von drei Tagen auftreten. Dabei kann das Fieber auf bis zu 40 Grad ansteigen und von intensivem Schüttelfrost begleitet werden. Nach etwa drei Stunden nimmt das Fieber ab, wobei heftiges Schwitzen einsetzt.
- Die Todesrate aufgrund von Malaria quartana ist in der Regel sehr niedrig.
Symptome bei Knowlesi-Malaria:
Diese Malaria-Art ist hauptsächlich in Südostasien verbreitet und war ursprünglich nur bei bestimmten Affenarten bekannt. In seltenen Fällen kann sie jedoch auch Menschen betreffen, die von Anophelesmücken gestochen wurden.
Manchmal wird diese Malaria-Form fälschlicherweise mit Malaria tropica oder Malaria quartana verwechselt. Dennoch zeichnet sich die Knowlesi-Malaria durch täglich auftretende Fieberschübe aus. Zudem können, wie bei anderen Malaria-Arten, Schüttelfrost, Kopf- und Gliederschmerzen auftreten.
Es besteht die Möglichkeit, sich gleichzeitig mit verschiedenen Malaria-Arten zu infizieren (Mischinfektionen). Dies spiegelt sich auch in einem gemischten Beschwerdebild wider.
- Obwohl die Erkrankung schwerwiegend sein kann, endet sie nur in seltenen Fällen tödlich.
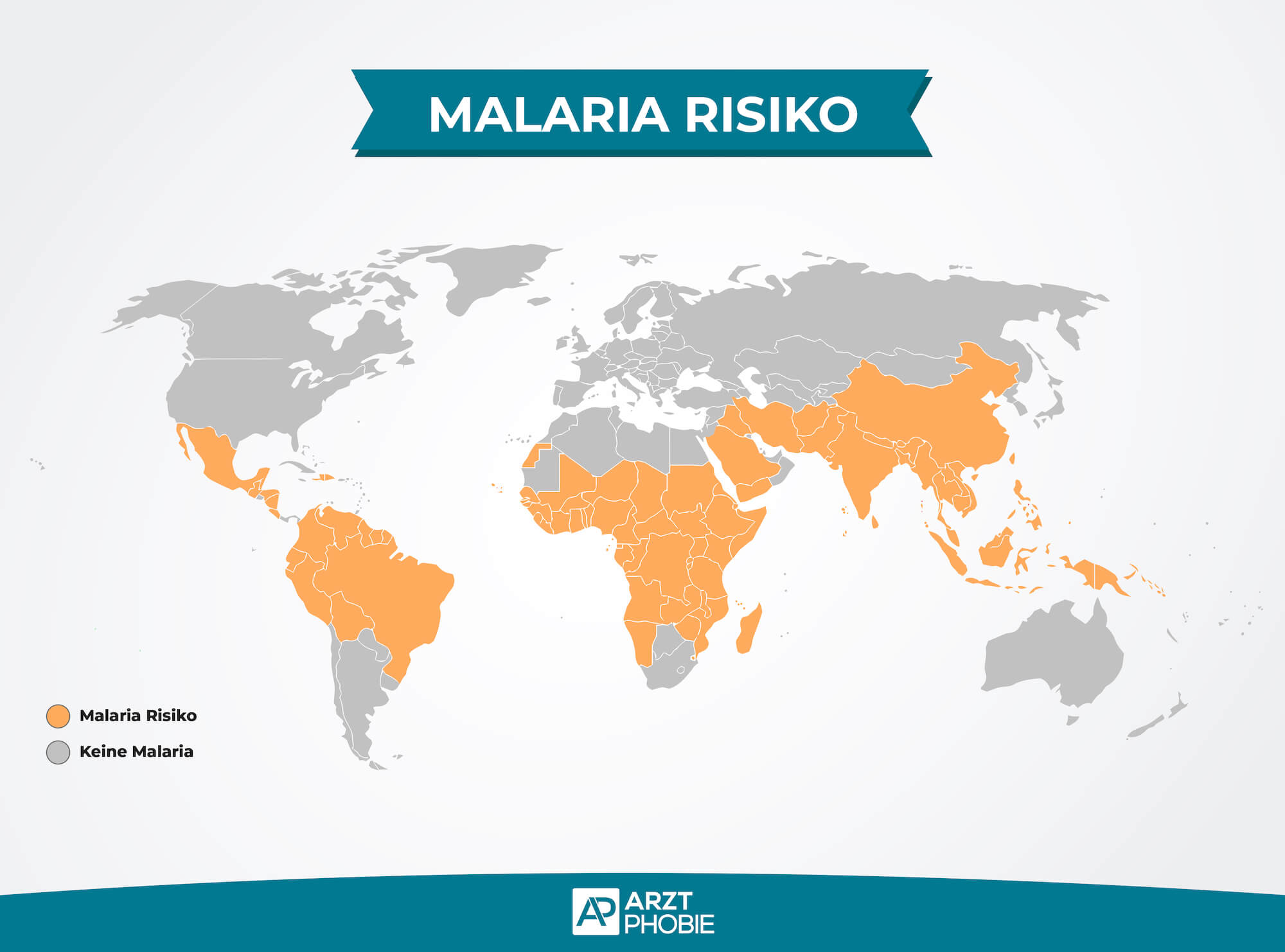
Malariagebiete
Die Malaria ist in zahlreichen tropischen und subtropischen Regionen auf der ganzen Welt zu finden, wobei Australien eine der wenigen Ausnahmen darstellt. Die verschiedenen Malaria-Regionen unterscheiden sich jedoch in Bezug auf die dort vorkommenden Malaria-Erregerarten. Ferner variiert die Anzahl der jährlichen Neuerkrankungen in den einzelnen Malaria-Gebieten.
Je höher die Inzidenz in einer bestimmten Region, desto größer ist die Wahrscheinlichkeit, dass sowohl Einheimische als auch Reisende sich mit Malaria infizieren können.
Malaria Risikogebiete
Das Risiko, an Malaria zu erkranken, variiert je nach Region. Es finden sich Gebiete mit einem höheren und solche mit einem niedrigeren Infektionsrisiko. Im Folgenden haben wir verschiedene Malaria-Regionen nach ihrem Risiko aufgelistet:
- Europa
- Nordamerika
- Australien
- China
- Sri Lanka
- Bestimmte Gebiete in Südafrika
- Namibia
- Mexiko
- Großteil von Indien
- Thailand
- Hauptinseln Indonesiens (Sumatra, Java und Sulawesi)
- Dominikanische Republik
- Sahara-Gebiete in Mali
- Niger
- Tschad
- Sudan
- Ausgewählte Gebiete in Namibia (wie der Etosha-Nationalpark)
- Insel Borneo
- Bestimmte Regionen in Brasilien (z.B. Manaus und der Nordwesten von Mato Grosso)
- Nördliche Hälfte von Botswana
- Nördliche Teil der Provinz North-West ist ganzjährig ein Risiko
- Ausgewählte Gebiete im Nordosten Namibias
- Westliche Teil von Simbabwe
- Nordosten Südafrikas
- Teile von Pakistan
- Tropischen und subtropischen Gebiete in Afrika südlich der Sahara
- Amazonasbecken
- Papua-Neuguinea
- Regionen im Osten und Nordosten Indiens
Gibt es Malaria in Deutschland?
In Deutschland gibt es kaum Fälle von Malaria-Infektionen. Diese Fälle werden als „Flughafenmalaria“ oder „Baggage-Malaria“ bezeichnet und treten in der Nähe von Flughäfen auf. Infizierte Anophelesmücken, die den Erreger tragen, gelangen ins Land, indem sie in Flugzeugen oder im Gepäck versteckt reisen. Die Wahrscheinlichkeit, sich in Deutschland mit Malaria anzustecken, ist jedoch extrem gering.
Während der sehr heißen Sommer 1945 und 1946 erreichten viele infizierte Flüchtlinge, Heimkehrer und Kriegsgefangene Deutschland. Die Zerstörung des Landes bot zahlreiche Brutplätze für Mücken, einschließlich der heimischen Anopheles-Arten. Die hohen Temperaturen begünstigten die schnelle Vermehrung der Malaria-Erreger, was zu einer kurzzeitigen Epidemie führte.
Warum gibt es Malaria nicht in Europa?
Malaria war in Europa früher durchaus verbreitet, ist aber heute weitestgehend ausgerottet.
In Europa ist das Klima ganzjährig deutlich kühler als in tropischen Regionen. Die niedrigeren Temperaturen sind weniger günstig für das Überleben und die Vermehrung der Anophelesmücken und der Malaria-Erreger.
Im 20. Jahrhundert wurden in Europa umfangreiche Maßnahmen zur Bekämpfung von Malaria ergriffen, wie Entwässerung von Feuchtgebieten, Insektizidbehandlungen und Verbesserungen der medizinischen Versorgung. Diese Anstrengungen führten dazu, dass Malaria in Europa weitgehend ausgerottet wurde.
In Europa gibt es eine gut entwickelte Gesundheitsinfrastruktur, die die schnelle Diagnose und Behandlung von Malaria ermöglicht, wodurch die Ausbreitung der Krankheit verhindert wird.
In den vergangenen Jahren gab es in Südeuropa, beispielsweise in Spanien und Griechenland, vereinzelte Malaria-Infektionen. Dabei handelte es sich meist um die weniger gefährliche Variante Malaria tertiana.
Malaria Ansteckung
Malaria wird hauptsächlich durch den Stich einer infizierten weiblichen Anophelesmücke übertragen. Diese Mücken sind in der Dämmerung und in der Nacht aktiv, wodurch die meisten Infektionen während der Abendstunden oder nachts erfolgen.
Die Ansteckungsgefahr in einer bestimmten Gegend hängt von der Anzahl der infizierten Anophelesmücken ab. Wenn infizierte Menschen nicht behandelt und erneut von einer nicht infizierten Mücke gestochen werden, kann diese den Erreger aufnehmen und ihn bei der nächsten Blutmahlzeit auf eine andere Person übertragen.
In seltenen Fällen erkranken Menschen außerhalb von Malariagebieten an der Krankheit, etwa durch die sogenannte Flughafen-Malaria: Infizierte Anophelesmücken, die per Flugzeug transportiert werden, können Menschen im Flugzeug, am Flughafen oder in dessen Nähe stechen und infizieren.
Die Sichelzellanämie bietet einen gewissen Schutz vor Malaria. Menschen mit dieser Erbkrankheit sind seltener und weniger schwer von Malaria betroffen. Die veränderte Form der roten Blutkörperchen bei Sichelzellanämie erschwert es dem Malaria-Erreger, sich darin zu vermehren. Dies erklärt, warum die Sichelzellanämie in vielen Malariagebieten häufiger auftritt.
Mensch zu Mensch Übertragung
In ungewöhnlichen Fällen kann Malaria auch indirekt von Mensch zu Mensch übertragen werden. Dies kann zum Beispiel durch die Übertragung von infizierten Blutkonserven oder Organtransplantationen geschehen. Auch durch gemeinsame Benutzung von Spritzen bei intravenösem Drogenkonsum besteht ein Risiko.
Obwohl es nicht häufig vorkommt, ist es möglich, dass Malaria von einer schwangeren Frau auf ihr ungeborenes Kind übertragen wird. Der Erreger kann über die Plazenta vom mütterlichen ins kindliche Blut gelangen.
Inkubationszeit
Malaria bricht nicht sofort nach einer Infektion mit dem Erreger aus. Stattdessen gibt es eine Zeitspanne zwischen der Ansteckung und dem Erscheinen der ersten Symptome, die als Inkubationszeit bezeichnet wird. Diese Zeitdauer variiert je nach Art des Erregers.
Plasmodium falciparum (Verursacher der Malaria tropica)
Plasmodium vivax und Plasmodium ovale (Verursacher der M. tertiana)
Plasmodium malariae (Verursacher der M. quartana)
Plasmodium knowlesi (Verursacher der Knowlesi-Malaria)
In einigen Fällen kann die Inkubationszeit auch wesentlich länger sein: Plasmodium vivax und P. ovale können in der Leber sogenannte Ruheformen (Hypnozoiten) bilden. Diese können Jahre später die Leber verlassen, sich in den roten Blutkörperchen vermehren und Symptome auslösen. Bei P. vivax ist dies bis zu zwei Jahre nach der Infektion möglich, bei P. ovale bis fünf Jahre danach.
Plasmodium malariae entwickelt keine Hypnozoiten (Ruheformen) wie einige andere Plasmodium-Arten. Dennoch kann die Anzahl der Parasiten im Blutkreislauf so niedrig sein, dass die Symptome möglicherweise erst nach einer Zeitspanne von bis zu 40 Jahren auftreten.
Dauer einer Malaria-Erkrankung
Die Dauer einer Malaria-Infektion variiert je nach Art des Erregers, der Schwere der Erkrankung und Behandlung. Akute Symptome klingen bei rechtzeitiger und adäquater Therapie innerhalb weniger Tage bis zwei Wochen ab, während die vollständige Genesung länger dauern kann.
Sobald Symptome auftreten und Sie sich kürzlich in einem Malaria-Risikogebiet aufgehalten haben, suchen Sie schnellstmöglich einen Arzt auf.
- Bei Malaria tropica kann ein zügiger Therapiebeginn lebensrettend sein.
Selbst Monate nach einer Reise in ein Malaria-Gebiet sollte man bei unklarem Fieber die Möglichkeit einer Malaria-Infektion in Betracht ziehen. In manchen Fällen kann die Krankheit erst spät ausbrechen.
Malaria Diagnose
Eine Malaria-Erkrankung kann nicht allein anhand von Symptomen diagnostiziert werden. Zur genauen Feststellung der Erkrankung und zur Einleitung der richtigen Therapie ist ein mikroskopischer Nachweis der Erreger erforderlich.
- Welche Symptome zeigen Sie?
- Wann traten die Beschwerden zum ersten Mal auf?
- Wann waren Sie zuletzt im Ausland?
- Welches Land haben Sie besucht und wie lange waren Sie dort?
- Wurden Sie während Ihrer Reise von Mücken gestochen?
- Haben Sie während Ihrer Reise eine medikamentöse Malaria-Prophylaxe eingenommen?
Bei Verdacht auf Malaria werden Blutproben mikroskopisch untersucht, zum Beispiel durch den sogenannten "Blutausstrich" und "dicker Tropfen":
Ein Bluttropfen wird auf einem Objektträger verteilt, getrocknet, fixiert und gefärbt. Gefärbte Plasmodien in roten Blutkörperchen werden sichtbar.
- Vorteil: Bestimmung der Plasmodienart ist einfach.
- Nachteil: Infektion kann bei geringem Befall übersehen werden.
Dicker Bluttropfen wird auf Objektträger aufgebracht und getrocknet, aber nicht fixiert. Färbemittel zerstört rote Blutkörperchen und setzt gefärbte Plasmodien frei.
- Vorteil: Plasmodien werden 6- bis 10-fach angereichert. .
- Nachteil: Bestimmung der Plasmodienart ist schwieriger als beim Blutausstrich..
Wenn die Blutuntersuchung keine Plasmodien aufdeckt, kann trotzdem Malaria vorliegen. Im Frühstadium sind eventuell zu wenige Parasiten im Blut für einen Nachweis.
Körperliche Untersuchung:
Bei der körperlichen Untersuchung werden Fieber, Blutdruck, Puls und Atemfrequenz gemessen, und der Bewusstseinszustand des Patienten wird überprüft. Eine vergrößerte Milz oder Leber kann ebenfalls festgestellt werden.
Ein Elektrokardiogramm (EKG) prüft die Herzfunktion. Zusätzliche Blutuntersuchungen geben Aufschluss über Stoffwechselveränderungen und Organfunktionsstörungen, wie z.B. Nierenschäden. Die Anzahl der Blutplättchen kann reduziert sein, und bei schweren Fällen kann die Blutgerinnung beeinträchtigt sein.
Malaria unterliegt der Meldepflicht. Laboratorien, die den Malaria-Erreger nachweisen, müssen dies anonym an das Robert Koch-Institut (RKI) melden.
Malaria-Schnelltest
Ja, diese Malaria-Schnelltests bieten eine erste Orientierung, werden jedoch nicht standardmäßig zur Diagnose eingesetzt. Sie weisen Plasmodien-spezifische Eiweiße im Blut nach.
Bei P. falciparum-Infektionen (Malaria tropica) sind Schnelltests meist zuverlässig, aber Mutanten ohne nachweisbares HRP-2-Protein werden nicht erkannt. Bei anderen Plasmodienarten sind falsch negative Ergebnisse häufiger, besonders bei geringer Parasitenmenge oder frühen Krankheitsstadien.
- Falsch positive Ergebnisse können zum Beispiel bei Patienten mit positivem Rheumafaktor auftreten.
Malaria Behandlung
Bei Verdacht auf Malaria sollte der Arzt den Patienten umgehend in ein erfahrenes Krankenhaus für Tropenkrankheiten einweisen. Bei Malaria tropica und Knowlesi-Malaria ist generell eine stationäre Behandlung ratsam.
Die Malaria-Therapie hängt von der Malaria-Art, dem Schweregrad, eventuellen Vorerkrankungen, durchgeführter Prophylaxe und der Infektionsregion ab. Eine schnelle Behandlung ist entscheidend, da Malaria tropica unbehandelt innerhalb weniger Tage tödlich sein kann.
Zur Behandlung der Malaria tropica sind in Deutschland die Wirkstoffe Artemether/Lumefantrin, Dihydroartemisinin/Piperaquin und Atovaquon/Proguanil zugelassen. Bei anderen Malaria-Arten können sie im Off-Label-Use angewendet werden, wobei Ärzte die Risiken und Vorteile mit den Patienten abwägen.
Bei Malaria tropica oder Knowlesi-Malaria werden üblicherweise Artemether/Lumefantrin oder Dihydroartemisinin/Piperaquin verwendet (EKG-Untersuchung vor Therapie erforderlich). Atovaquon/Proguanil kann als Alternative dienen, wenn es nicht zur Prophylaxe verwendet wurde. In komplizierten Fällen kann intravenöses Artesunat zum Einsatz kommen, obwohl es in Deutschland noch nicht offiziell zugelassen ist.
Malaria tertiana wird meist mit Artemether/Lumefantrin oder Dihydroartemisinin/Piperaquin behandelt (EKG vor Therapie erforderlich). Atovaquon/Proguanil kann laut Leitlinie auch verwendet werden, wenn es nicht zur Prophylaxe verwendet wurde. Primaquin wird als Abschlussbehandlung verschrieben, um Rückfälle zu verhindern.
Bei Malaria quartana wird bevorzugt Dihydroartemisinin/Piperaquin angewendet (EKG vor Therapie erforderlich), Atovaquon/Proguanil ist ebenfalls möglich. Die Behandlung mit Chloroquin oder Hydroxychloroquin ist als Alternative in Einzelfällen möglich, obwohl hohe Resistenzen bekannt sind. Symptome wie Fieber werden ebenfalls behandelt. In schweren Fällen können Bluttransfusionen, intensivmedizinische Betreuung oder Dialyse erforderlich sein.
Schwangeren, Kindern und Personen mit chronischen Herz- oder Nierenerkrankungen gelten teils besondere Behandlungsempfehlungen. Malaria Rückfälle können auch nach erfolgreicher Behandlung auftreten.
Malaria Verdacht
Die häufigsten Gründe, warum man den Verdacht hat, an Malaria erkrankt zu sein, sind meistens aufgrund der Symptome und der Umstände, die auf eine mögliche Infektion hindeuten.
Wenn Sie kürzlich in einem Gebiet waren, in dem Malaria verbreitet ist, könnte dies ein Grund für den Verdacht auf eine Infektion sein. Zu den Malariagebieten zählen Teile von Afrika, Asien, Mittel- und Südamerika sowie der Pazifikregion.
Wenn Sie während Ihrer Reise in ein Malariagebiet keinen ausreichenden Schutz vor Mückenstichen hatten (z. B. durch Insektensprays, Insektennetze oder lange Kleidung), besteht ein erhöhtes Risiko für eine Infektion.
Wenn Sie keine vorbeugenden Medikamente eingenommen haben oder die Einnahme nicht konsequent durchgeführt haben, könnte dies ebenfalls einen Verdacht auf Malaria begründen.
Wenn Sie den Verdacht haben, an Malaria erkrankt zu sein, ist es völlig normal, dass Sie sich Sorgen machen und vielleicht sogar Panik verspüren. In solchen Momenten ist es wichtig, Ruhe zu bewahren und umgehend ärztliche Hilfe aufzusuchen.
Denken Sie daran, dass je früher die Diagnose gestellt wird, desto besser stehen die Chancen auf eine erfolgreiche Behandlung. Ihr Arzt wird Sie in dieser schwierigen Zeit unterstützen und Ihnen die notwendigen Schritte aufzeigen, die Sie unternehmen sollten.
Es gibt zahlreiche wirksame Medikamente gegen Malaria, und eine frühzeitige Behandlung kann zu einer raschen Genesung beitragen. Vertrauen Sie Ihrem Arzt und folgen Sie den empfohlenen Therapien, um die besten Ergebnisse zu erzielen.

Malaria Prophylaxe
Vor einer Reise in die Tropen oder Subtropen sollte man sich ausführlich über mögliche Gesundheitsrisiken im Zielland informieren.
Informationen im Internet vom Auswärtigen Amt oder Tropeninstituten sind hierbei äußerst hilfreich. Auch die Homepage des Robert Koch-Instituts gibt Hinweise zu Infektionskrankheiten. Individuelle Beratungen können bei der hausärztlichen Praxis oder dem Gesundheitsamt eingeholt werden.
- Schwangere und Kleinkinder sollten möglichst nicht in Malaria-Gebiete reisen.
Ist die Reise geplant, lassen sich einige prophylaktische Maßnahmen ergreifen, um das Ansteckungsrisiko mit Malaria so gering wie möglich zu halten.
Mückenschutz
Wenn man in ein Malaria-Risikogebiet reist, sollte man darauf achten, sich umfassend vor Mücken zu schützen. Da Anophelesmücken hauptsächlich in der Dämmerung und nachts stechen, sollte man sich zu diesen Zeiten möglichst wenig im Freien aufhalten.
Mechanische Abwehr durch Mückengitter und Moskitonetze (feinmaschige Netze verwenden und zusätzlich mit geeigneten Anti-Mücken-Mitteln einsprühen oder imprägnieren).
Räucherwerk und Insektizide helfen Mücken abzuwehren oder abzutöten.
Langärmelige Kleidung wappnet gegen Insektenstiche und -bisse und kann zusätzlich mit Mückenabwehrmitteln behandelt werden.
Auf unbedeckte Haut können sogenannte Repellents aufgetragen werden, welche Inhaltsstoffe enthalten, die Mücken abwehren. Achtung: Die Wirkung der Repellents ist begrenzt. Denken Sie an regelmäßiges Auftragen.
Bei der Auswahl geeigneter Mückenschutz-Präparate kann auch eine Online Apotheke helfen.
Malaria Impfung
Zurzeit ist in Europa keine Malaria-Impfung verfügbar.
Allerdings wurde ein vielversprechender Impfstoff namens RTS,S/AS01 (Mosquirix) entwickelt und in afrikanischen Hochrisikogebieten zugelassen. Dieser Impfstoff bietet einen partiellen Schutz vor Malaria, insbesondere bei Kindern, und kann das Risiko einer Erkrankung um etwa 30-50% reduzieren.
Im Jahr 2019 begann die Weltgesundheitsorganisation (WHO) in Malawi, Ghana und Kenia Pilotprojekte zur Einführung des Impfstoffs, um seine Wirksamkeit und Sicherheit in großem Maßstab zu bewerten.
In Bezug auf Deutschland ist der RTS,S/AS01-Impfstoff derzeit nicht für den allgemeinen Gebrauch zugelassen. Reisende aus Deutschland, die in Malariagebiete reisen, sollten sich weiterhin auf die üblichen Malariaprophylaxe-Maßnahmen verlassen.
Malaria Medikamente
In Gebieten, in denen das Risiko einer Malaria-Infektion hoch ist, wird die Einnahme von vorbeugenden Medikamenten dringend empfohlen. Es gibt dafür verschiedene Präparate, die zur Malariaprophylaxe angewendet werden.
- Chloroquin
- Hydroxychloroquin
- Mefloquin (Lariam)
- Doxycyclin
- Atovaquon/Proguanil (Malarone)
Das passende Malaria-Medikament hängt von verschiedenen Faktoren ab. Bei der Wahl sind das Alter, das Gewicht, die Schwere der Erkrankung und der Gesundheitszustand des Patienten zu berücksichtigen. Zusätzlich sollte das Reiseziel, die Aufenthaltsdauer, die Verträglichkeit und eine Parasitenresistenz berücksichtigtet werden. Eine Absprache mit dem Arzt wird daher dringend empfohlen.
Nehmen Sie die Medikamente ausschließlich nach den Anweisungen des Arztes und gemäß den Empfehlungen des Beipackzettels. Grundlgend variiert die Einnahme der Malariaprophylaxe je nach verwendetem Medikament:
Einmal wöchentlich, beginnend 1 Woche vor der Reise, während des Aufenthalts und 4 Wochen nach der Rückkehr.
Einmal wöchentlich, beginnend 2 bis 3 Wochen vor der Reise, während des Aufenthalts und 4 Wochen nach der Rückkehr.
Täglich, beginnend 1 bis 2 Tage vor der Reise, während des Aufenthalts und 4 Wochen nach der Rückkehr.
Täglich, beginnend 1 bis 2 Tage vor der Reise, während des Aufenthalts und 7 Tage nach der Rückkehr.
Malaria Folgen
Malaria kann zu verschiedenen Folgeschäden führen, insbesondere, wenn sie nicht rechtzeitig behandelt wird. Die Folgeschäden können abhängig von der Art der Malaria variieren und können sowohl kurz- als auch langfristige Auswirkungen haben.
Eine häufige Folge von Malaria ist die Anämie, die durch die Zerstörung der roten Blutkörperchen verursacht wird. Anämie kann zu Müdigkeit, Schwäche und vermindertem Sauerstofftransport im Körper führen.
Eine schwerwiegende Komplikation der Malaria tropica, bei der die Gehirnfunktion beeinträchtigt ist. Symptome sind Krampfanfälle, Bewusstseinsstörungen und neurologische Anomalien. In einigen Fällen kann zerebrale Malaria zum Tod oder zu dauerhaften neurologischen Schäden führen.
Malaria kann auch verschiedene Organe schädigen, einschließlich Nieren, Leber und Lunge. Nierenversagen und Leberfunktionsstörungen sind mögliche Komplikationen einer schweren Malaria-Infektion, die lebensbedrohlich sein können.
Malaria kann in einigen Fällen zu einer Schädigung der Lunge und einer Beeinträchtigung der Sauerstoffaufnahme führen, was zu Atemnot und Atemversagen führen kann.
Eine niedrige Blutzuckerkonzentration (Hypoglykämie) ist eine mögliche Folge von Malaria, insbesondere bei Schwangeren und Kindern. Hypoglykämie kann zu Schwindel, Schwäche, Verwirrtheit und im schlimmsten Fall zu Koma und Tod führen.
Malaria kann auch zu länger anhaltender Schwäche und Müdigkeit führen, selbst nachdem die Infektion erfolgreich behandelt wurde.
Kinder, die an Malaria erkrankt sind, können in ihrer körperlichen und geistigen Entwicklung beeinträchtigt sein, was zu dauerhaften Schäden führen kann.
Entscheidend ist, dass die Malaria rechtzeitig erkannt und behandelt wird. Damit sinkt das Risiko von Folgeschäden enorm.
Angst vor Malaria reduzieren
Nachdem wir ausführlich über Malaria aufgeklärt und Tipps zur Vorbeugung und Behandlung gegeben haben, hoffen wir, dass mögliche Ängste und Bedenken abgemildert werden konnten. Dennoch ist es ganz normal, vor einer Reise in Malaria-Gebiete gewisse Bedenken und Ängste zu haben.
Wir haben häufige Bedenken bezüglich Malaria und mögliche Lösungsansätze für Sie bereitgestellt, um diese Ängste zu reduzieren:
| Bedenken | Lösung |
|---|---|
| Unwissenheit über Malaria und deren Symptome | Informieren Sie sich über die Krankheit und die schlimmsten Folgen. Risiko abschätzen. Unser Artikel bietet hierfür beispielsweise Informationen. |
| Angst vor Mückenstichen und Ansteckung | Schützen Sie sich vor Mückenstichen, indem Sie geeignete Kleidung tragen, Insektenschutzmittel verwenden und in Räumen mit Insektennetzen schlafen. |
| Sorge um die Wirksamkeit von vorbeugenden Maßnahmen | Nehmen Sie vorbeugende Medikamente gemäß ärztlicher Anweisung und sorgen Sie für eine gute Mückenabwehr, um das Ansteckungsrisiko zu minimieren. |
| Unsicherheit über die Verfügbarkeit einer Behandlung | Informieren Sie sich vor der Reise über medizinische Einrichtungen in der Region und notieren Sie sich Kontaktdaten für den Fall einer Erkrankung. |
| Angst vor schweren oder tödlichen Verläufen | Sprechen Sie mit einem Arzt oder Reisemediziner, um Ihre Ängste zu besprechen und individuelle Ratschläge zur Vorbeugung und Behandlung zu erhalten. |
Vorbeugende Medikamente können das Risiko von Malaria reduzieren, wenn Sie in ein Malaria-Risikogebiet reisen. Dies ist bereits eine der effektivsten Methoden zum Selbstschutz.
Ist die Kommunikation mit Ärzten für Sie beängstigend oder stressig? Unser Selbsthilfe-Ratgeber gibt Ihnen nützliche Ratschläge, um diese Angst zu bewältigen.
FAQ über Malaria
Malaria kann unbehandelt lebensbedrohlich sein, insbesondere bei der Malaria tropica. Eine frühzeitige Diagnose und Behandlung sind entscheidend, um das Risiko schwerer Komplikationen zu reduzieren.
Die Krankheitsdauer variiert je nach Malaria-Art und individuellen Faktoren. In der Regel dauert eine unbehandelte Malaria mehrere Tage bis Wochen. Eine frühzeitige Behandlung kann die Krankheitsdauer verkürzen und die Genesung beschleunigen.
Laut WHO sterben jährlich etwa 400.000 Menschen an Malaria, hauptsächlich in Afrika. Durch verbesserte Präventions- und Kontrollmaßnahmen können diese Zahlen jedoch gesenkt werden.
Malaria kommt vorwiegend in den Tropen und Subtropen vor, insbesondere in Afrika südlich der Sahara, Südostasien, dem östlichen Mittelmeerraum und Teilen Südamerikas. Informieren Sie sich vor Reisen in diese Gebiete über die Risiken und Schutzmaßnahmen.
Malaria wird durch den Stich von Anophelesmücken übertragen, die den Parasiten Plasmodium in den menschlichen Körper einschleusen. Umfassender Mückenschutz ist entscheidend, um das Ansteckungsrisiko zu reduzieren.
Malaria wird mit Medikamenten behandelt, die je nach Malaria-Art, Schwere der Erkrankung und individuellen Faktoren ausgewählt werden. Eine schnelle und angemessene Behandlung kann die Heilungschancen verbessern.
Zur Behandlung von Malaria stehen verschiedene Wirkstoffe zur Verfügung. Die Auswahl des richtigen Medikaments hängt von verschiedenen Faktoren ab. Im Idealfall spricht man mit einem Arzt darüber oder lässt sich über Online Klinken wie Dokteronline beraten.
Ja, Malaria kann verschiedene Folgeschäden wie Anämie, Organschäden oder neurologische Störungen verursachen. Durch frühzeitige Diagnose und Behandlung können jedoch viele dieser Folgeschäden vermieden werden.
Ein umfassender Mückenschutz durch Netze, Repellents und langärmelige Kleidung ist empfehlenswert, insbesondere in Malaria-Risikogebieten. Auch eine medikamentöse Prophylaxe kann sinnvoll sein, um das Infektionsrisiko weiter zu reduzieren. Sprechen Sie mit einem Reisemediziner, um die beste Vorgehensweise für Ihre individuellen Umstände zu ermitteln.
Ja, man kann mehrmals an Malaria erkranken, da eine überstandene Infektion keine dauerhafte Immunität gegen die Krankheit verleiht.
Ja, es gibt einen Zusammenhang. Menschen mit Sichelzellanämie haben eine gewisse natürliche Resistenz gegen Malaria, was vermutlich auf die Veränderung der roten Blutkörperchen zurückzuführen ist, die den Parasiten daran hindert, sich effektiv zu vermehren.
Mücken sind die Überträger des Malaria-Erregers, aber sie erkranken selbst nicht an Malaria und sterben daher nicht daran.
Ja, Malaria kann während der Schwangerschaft schwerwiegender sein und zu Komplikationen für Mutter und Kind führen, wie z. B. Frühgeburt und niedriges Geburtsgewicht.
Quellen:
- Valkiūnas, G. (2005). Avian malaria parasites and other haemosporidia. CRC Press. crcpress.com
- National Center for Biotechnology Information. (2011). Guidelines for the treatment of malaria – 2nd edition. ncbi.nlm.nih.gov
- World Health Organization. Malaria: Symptoms. who.int
- Centers for Disease Control and Prevention. Malaria: Distribution of Malaria Worldwide. cdc.gov
- World Health Organization. Malaria in pregnant women. who.int
- World Health Organization. Malaria: Key Facts. who.int
- Robert Koch-Institut. Malaria. rki.de
Autoren, Überprüfung und Gestaltung:
Autorin: Nadine Maier
Medizinische Überprüfung: Thomas Hofmann
Einarbeitung und Gestaltung: Matthias Wiesmeier